1. 24년 1월 25일부 갱신된 전술적전투사상자처치 가이드라인
2. 아래 글은 그 내용을 번역한 것임. (원본)
3. 적색은 개정된 지침, 청색는 변경되지는 아니하였으나 절차가 조정된 지침을 의미.
4. 최근 개정 사항으로 TFC 단계에서의 기도 관리, TBI 관리 등이 있다.
전술적 현장 처치 단계에서의 기초 관리 계획
1. 부대전술표준운영절차(SOP) 또는 전투 훈련(Drill)에 따라 경계 구역을 설정하고, 전술 상황의 인식을 유지할 것.
2. 필요시 부상자 분류(Triage)를 실시하며, 의식 상태가 변화한 부상자는 즉시 무기와 통신 장비를 해제하여야 함.
3. 대량 출혈 관리
가. 인식되지 않은 출혈이 있는지 확인하고 모든 출혈 지점을 통제하여야 한다. 아직 실시하지 않았다면, 해부학적으로 지혈대 사용이 가능한 위치의 생명을 위협하는 외부 출혈 또는 외상성 절단에 대하여 CoTCCC가 권장하는 사지 지혈대를 적용한다. 사지 지혈대는 출혈 지점에서 2-3인치 상단의 피부에 직접 적용한다. 최초 지혈대로 출혈이 통제되지 않는 경우에는 2번째 지혈대를 최초 지혈대 옆에 착대하여 출혈을 통제할 것.
나. 사지 지혈대를 적용할 수 없거나, 지혈대 제거의 일환으로 사용할 수 없는 압축성 외부 출혈은 (CoTCCC가 권장하는 지혈 드레싱으로) Combat Gauze를 적용한다. Combat Gauze 대체품으로 ① Celox Gauze, ② Chito Gauze, ③ XStat (깊고 좁은 접합부 외상에 제격), ④ iTClamp (단독으로 사용하거나, XStat 또는 응급지혈거즈와 함께 운용 가능) 등이 있음.
- 지혈 드레싱은 3분 이상 직접 압박(XStat은 선택 사항) 하여야 한다. 각 드레싱은 별개로 동작하므로, 출혈이 통제되지 않는 때에는 제거하고, 같은 제품 또는 다른 지혈 드레싱을 새로 적용하여야 함. (XStat은 현장에서 제거하지 않으나, 추가 지혈 드레싱 등을 추가할 수 있음)
- 출혈 지점에 접합부 지혈대를 적용할 수 있는 경우에는 즉시 접합부 지혈대를 적용한다. 지혈대가 준비되었다면 적용을 늦추지 않아야 한다. 지혈대를 적용할 수 없거나/준비하고 있는 상황이라면, 응급지혈거즈 적용 후 직접 압박을 통해 출혈을 통제할 것.
다. 두부와 목의 외부 출혈 상황에서, 외상 가장자리를 다시 맞출 수 있는 경우에는 iTClamp를 출혈 제어의 주요 옵션으로 고려할 수 있음. iTClamp가 적용되기 전의 외상은 (적절한 경우) 지혈 드레싱이나 XStat이 적용된 상태여야 함.
- iTClamp를 적용한 경우 직접 압박을 실시할 필요는 없다. iTClamp이 단독 적용된 경우나 기타 지혈제가 동반 적용된 경우에도 동일함.
- 만약 iTClamp를 목에 적용하여야 하는 경우에는 주기적으로 기관의 상태를 관찰하여야 하며, 기도 손상을 유발하는 확장성 혈종 여부를 평가하고 확장성 혈종에 근거가 있다면 '확실한/직접적인 기도 확보'를 고려하여야 함.
- 눈꺼풀과 안구 주위에는 적용하지 말 것. (iTClamp 적용 시에는 외상 지점으로부터 1㎝ 떨어져 있어야 함.
라. TBI가 없음에도 의식 상태가 변화했거나 요골 맥박이 약하거나 촉지되지 않는 경우, 출혈성 쇼크 여부를 1차로 평가할 것. 출혈성 쇼크가 의심된다면 즉시 쇼크 소생 처치를 고려하여야 함.
- 응급지혈거즈에 대한 정보는 여기를 참조 → [2024.12.18] 응급지혈거즈 (Emergency Hemostatic Gauze)
4. 기도 관리
가.기도 폐쇄(Airway obstructed)를 평가하라.
나. 외상성 기도 폐쇄가 있거나/외상성 기도 폐쇄가 임박한 경우에는 직접적인 기도 확보를 준비할 것.
다. 의식이 있는 부상자는 기도 보호를 최우선으로 하는 자세(일어나 앉거나 앞으로 몸을 기울이는 것을 포함)를 취하도록 할 것..
라. 의식이 없는 부상자는 회복 자세를 취한 상태에서 머리 기울림법, 턱 밀어올리기법을 시도하여야 한다.
마. 가용한 경우 Suction을 시도하라.
바. 만일 1-5의 처치가 성공적이지 못하고, 부상자의 기도 폐쇄(예: 안와골절, 직접적인 기도 외상, 혈액에 의한 폐색, 변형, 화상 등)에 대한 관리(처치)가 불가능한 경우 다음의 절차에 따라 외과적 연상갑상연골절개술을 시도할 것.
- 플랜지와 커프가 달린 Sonde(최소외경 10㎜ 미만, 내경 6-7㎜의 삽입 후 기관 내 길이가 50-80㎜)를 이용하는 외과적 개복술 또는 일반 개복술
- 지속적인 EtCO₂ Capnography를 이용하여 기도관 위치를 확인할 것.
- 부상자에게 의식이 있는 경우 리도카인을 투여할 것.
사. SpO2, EtCO2와 기도 개방 상태를 자주 재평가할 것. 경과에 따라 기도 상태가 변화할 수 있음.
아. 관통상만 존재하는 부상자의 경우, 경추 고정이 필수 요구되지 않는다.
5. 호흡 관리
가. 긴장성 기흉을 평가하고 필요시 처치할 것.
- 다음과 같은 중증 흉상 또는 1차 폭발 손상이 있는 부상자가 아래 증상 중 하나 이상을 보일 경우 긴장성 기흉을 의심하고 조치하여야 함.
- 중증 / 진행성 호흡 곤란
- 중증 / 진행성 빈호흡
- 한쪽 흉부에서 호흡음이 감소하거나 소실
- 맥박산소측정기로 측정한 산소포화도가 90% 미만
- 쇼크
- 명백한 치명상 없이 발생한 외상성 심정지 (긴장성 기흉을 신속히 처치하지 않으면, 호흡 곤란에서 쇼크 및 외상성 심정지로 진행할 수 있음)
- 긴장성 기흉이 의심되는 부상자에 대한 초기 처치는 다음과 같다.
- 부상자에게 체스트씰을 적용하였다면 체스트씰을 열어 Burping(분비물 등 제거)을 시도하거나 제거를 고려할 것.
- 맥박산소측정기를 이용하여 산소포화도를 모니터링.
- 부상자를 복와위(Supine) 또는 회복자세(Recovery Position)을 취하게 하되, 악안면 손상 등으로 기도를 확보하여야 하는 부상자는 앉은 자세를 취하게 할 것.
- 외상이 있는 흉부를 14 or 10 게이지 3.25" 바늘/카테터로 천자하여 바늘 NDC를 시도한다. 이때 AAL 5-ICS나 MCL 2-ICS에 천자하고, AAL/MCL에 시도할 때에는 바늘을 유두선보다 안쪽으로 천자하여서는 안됨. 바늘/카테터는 흉벽에 수직으로/천자 지점 아래 ICS의 윗부분에 삽입하되 감압이 진행되도록 5-10초간 고정한다. NDC 이우에는 바늘을 제거하고 카테터만 삽입된 상태로 둔다 (물론 카테터도 고정해야 함).
NDC = Needle Decompression, 바늘 감압술
AAL = Anterior Axillary Line, 전액와선
MCL = Mid Clavicular Line, 중간쇄골선
ICS = Intercostal Space, 늑간
- 중증 흉부 외상 또는 1차 폭발 손상이 있는 외상성 심정지(맥박·호흡·통증 자극 반응이 없고 생체 징후가 전무)인 경우, CPR 중단 전 양측 흉곽 모두에 감압을 시도할 것.
- NDC가 성공적이었음을 판단하는 근거는 다음과 같다.
- 호흡 곤란이 해소되었거나,
- NDC 적용 시 흉부에서 배기되며 명백한 배압음을 청취(Hissing sound, 소음이 많은 환경에서는 청취 제한)하였거나,
- 맥박산소포화도가 90% 이상으로 상승한 경우 (수 분 소요되며 고고도에서는 상승하지 않을 수 있음) 또는,
- 생체 징후가 없었던 부상자에게 의식 회복 징후 또는 요골맥박이 촉지되는 경우
- 초기 NDC가 의심되는 긴장성 기흉의 징후/증상을 개선하지 못한 경우,
- NDC가 적용된 흉부에서 이전에 시도하지 않은 두 부위(AAL 5-ICS or MCL 2-ICS) 중 한 곳을 통해 2차 NDC를 시도한다. 이때는 새로운 바늘/카테터를 이용해야 함.
- 손상 기전과 신체 소견에 따라 반대측 흉곽에도 NDC가 필요한 지 평가
- 지속적으로 재평가할 것.
- 최초 NDC는 성공하였으나 증상이 재발한 경우,
- 동일한 부위에서 추가 NDC를 시도하며 반복 적용할 때에는 새로운 바늘/카테터를 이용한다.
- 재평가를 지속한다.
- 2차 NDC 또한 실패한 경우에는 TCCC 지침에 따라 순환 단계로 넘어간다.
나. 모든 개방성 또는 흡인성 흉상은 즉시 통기형 체스트씰로 처치하고, 통기형 체스트씰이 미비하면 비통기형 체스트씰을 적용하라. 이후 긴장성 기흉 가능성을 평가할 것. 부상자에게 저산소증 증가, 호흡 곤란, 저혈압 증상이 보이며 긴장성 기흉이 의심되는 때에는 체스트씰 일부를 열어 Burping or 제거하거나, NDC를 시도할 것.
다. 맥박 산소포화도를 관찰한다. 중증도 / 중증 TBI가 있는 부상자는 모두 맥박 산소포화도를 관찰하여야 한다. 쇼크나 중증 저체온증 발생 시 측정되는 값이 왜곡될 수 있음.
라. 중증도 / 중증 TBI가 있는 부상자는 가능한 경우 산소포화도 90% 이상으로 유지되도록 산소를 추가 투여해주어야 한다.
마. 환기성이 저하되고 산소포화도가 90% 이하로 감소하는 저산소증이 개선되지 않을 경우, 적절한 크기의 NPA 삽입을 고려하고, 1000㎖ BVM으로 환기한다.
바. 지속적인 EtCO₂와 SpO₂ 모니터링으로 기도 개방성을 평가하는 데에 도움을 받을 것.
TBI = Traumatic Brain Injury, 외상성 뇌손상
EtCO2 = End-Tidal Carbon Dioxide, 호기말 이산화탄소 분압
SpO2 = Saturation of Partial Pressure Oxygen, 산소포화도
6. 순환 관리
가. 출혈
- 골반골절이 의심되는 경우에는 골반 고정대(Pelvic Binder)를 적용하여야 한다:
- 중증 둔상 또는 폭발 손상 상태에서 아래 징후 중 한 가지 이상이 나타나는 경우:
- 골반 통증
- 주요 하지 절단 외상 또는 근육 절단
- 골반 골절에 대한 물리적 징후
- 의식 상실
- 쇼크
- 중증 둔상 또는 폭발 손상 상태에서 아래 징후 중 한 가지 이상이 나타나는 경우:
- 1차 지혈대 재평가를 실시한다. 부상 지점을 노출하고 지혈대 적용이 요구되는지 판단한다. 필요하다면 전투복 위에 적용된 사지 지혈대를 출혈 지점 2-3인치 상단의 피부에 직접 착대하여 출혈의 정지를 눈으로 확인한다. 절단 외상이 없다면 원위부 맥박을 평가한다. 출혈이 정지하지 않거나 원위부 맥박이 있다면 지혈대는 기존보다 조이거나 2차 지혈대를 1차 지혈대 옆에 착대하여 출혈과 원위부 맥박을 모두 정지하도록 통제한다. 재평가에서 1차 지혈대가 요구되지 않다고 판단되는 경우에는 제거하고 제거 시점을 DD Form 1380에 기록한다.
- 부상자가 쇼크 상태가 아닌 경우, 출혈을 통제하기 위해 부상을 면밀히 평가할 수 있는 경우, 절단 지점의 출혈을 통제하기 위해 지혈대가 적용 중이 아는 경우 (이 세가지 경우를 모두 충족하는 때에는) 가능한 신속하게 사지 지혈대와 접합부 지혈대를 지혈거즈 또는 압박 붕대로 전환하여야 한다. 지혈대 적용 2시간 미만의 경우, 다른 방법으로도 출혈 통제가 가능하다면 지혈대 전환을 위해 모든 노력을 기울여야 한다. 6시간 이상 적용된 지혈대의 경우, 면밀한 관찰이 가능하고 검사 능력이 구비된 때를 제외하면 제거해서는 안된다.
- 적용된 모든 지혈대를 노출하여 적용 시각을 주기 부분에 명확히 주기하고, 최초 적용 시각, 재적용 시각, 제거 시각을 DD Form 1380에 기록한다. 지혈대와 DD Form 1380에는 영구 마킹 펜으로 표시하라.
나. 출혈성 쇼크를 평가 (징후: TBI는 없으나 의식 수준이 변화하거나, 약하거나 소실된 요동맥)
다. IV / IO
- 부상자가 출혈성 쇼크 상태거나 쇼크의 상당한 위험이 있는 경우 (수액 소생이 요구될 수 있음), 혹은 부상자에게 약물 처치가 요구되지만 경구 투여가 불가능한 경우에는 IV / IO 접근을 실시해야 한다.
- 18G IV 또는 샐라인 락이 권장된다.
- 투여를 위해 혈관 접근이 요구되나, 신속한 IV 확보가 제한되는 경우 IO 투여를 실시한다.
라. TXA
- 만일 부상자에게 수혈이 요구될 가능성이 높다면 (예: 출혈성 쇼크 상태, 하나 이상의 주요 사지 절단, 관통성 흉부 외상, 또는 심각한 출혈 징후가 있는 경우) 또는, 만일 부상자가 중증 TBI의 징후 / 증상을 보이거나, 폭발 손상이나 둔상과 관련된 의식 변화를 보인다면:
- 부상 이후 가능한 신속히 (단, 외상 발생 3시간 이내) TXA 2g을 천천히 IV / IO로 투여한다.
마. 수액 소생
- 출혈성 쇼크를 평가한다 (TBI가 없음에도 의식 수준이 변화하거나, 요골 맥박 약화 또는 소실)
- 출혈성 쇼크 상태의 부상자에게 선호되는 처치는 다음의 순서와 같다.
- 냉장 LTOWB
- 사전 검사된 신선한 LTOWB
- 혈장:적혈구:혈소판 = 1:1:1 로 투여
- 혈장:적혈구 = 1:1 로 투여
- 혈장 또는 적혈구의 단독 투여
- 주의: 수액 처치를 시행하는 동안 저체온증 예방을 시작해야 함.
- 쇼크가 아닌 경우에는 즉각적인 IV 투여가 요구되지는 않는다. 부상자의 의식이 있고 경구 투여가 가능하다면 투여할 것.
- 출혈성 쇼크가 존재하고 + 지휘 체계로 혈액 제제 사용을 승인받았거나 / 전구 혈액 제제 투여 프로토콜에 따라 가용한 경우에는 다음을 따른다.
- 냉장 LTOWB을 투여.
- (제한된다면) 사전 검사된 신선한 LTOWB 투여.
- (제한된다면) 혈장:적혈구:혈소판 = 1:1:1 으로 투여.
- (제한된다면) 혈장:적혈구 = 1:1 으로 투여.
- (제한된다면) 재구성된 건조성 혈장, 액체성 혈장, 해동된 혈장을 단독 또는 적혈구만 투여.
- 요동맥의 촉지, 의식 수준이 향상되거나, 수축기 혈압(SBP)이 100㎜Hg를 나타낼 때까지 지속 투여.
- 위의 종결점 중 하나 이상을 달성할 경우 수액 처치를 중단.
- 수혈이 시작되면 1차 수혈 이후 칼슘 1g (10% 칼슘클루콘산 30㎖ or 10% 염화칼슘 10㎖)를 IV / IO 투여.
- 잠재적이며 치명적인 용혈 반응의 위험성이 상승하므로 검사되지 않은 신선한 LTOWB 또는 특정 혈액형의 신선한 전혈을 수혈하는 것은 적절한 의료적 지휘체계 아내 훈련된 인력에 의한 시행에 한한다.
- 생명을 위협하는 출혈 후 가능한 신속히 수혈을 시도하여 부상자를 회생하기 위해 노력하라. Rh(-) 혈액제제의 즉각 투여가 제한되는 경우에는, 출혈성 쇼크 증상 발현 시 Rh(+) 혈액 제제를 투여하라.
- 의심되는 TBI로 인한 의식의 변화가 있고, 요동맥이 약하거나 소실된 때에는 요동맥이 정상 범위로 회복하고 유지 가능할 수준으로 필요한 만큼 처치해야 한다. 혈압 관찰이 가능하다면 수축시 혈압을 100-110㎜Hg로 유지한다.
- 출혈성 쇼크 재발을 확인하기 위해 부상자를 자주 재평가 할 것. 쇼크가 재발하는 때에는 모든 외부성 출혈 통제가 유효한지 재확인하고 위에 요약된 대로 수액 처치를 반복한다.
바. 불응성 쇼크
- 출혈성 쇼크 인원에게 수액을 투여하였으나 반응하지 않는 경우, 치료되지 않은 긴장성 기흉을 불응성 쇼크의 원인으로 고려하라. 이 경우 흉부 외상, 지속적인 호흡 곤란, 호흡음 소실, SpO2 90% 미만 등의 증상이 근거가 된다. 처치자의 기술과 경험, 권한에 따라 반복적인 NDC 또는 손가락을 삽입(Finger thoracostomy)하거나, AAL 5-ICS에 흉관 삽입을 시도한다.
- 손가락으로 흉관 천자를 시도하면 개방성이 유지되지 않을 수 있으며, 절개 부위를 통한 감압이 반복될 수 있다. 손상 기전과 물리적 소견에 따라 반대편에도 감압이 요구된다면 시도한다.
7. 저체온증 예방
가. 외상 환자와 중증 화상 환자 모두, 가능한 한 조기에 적극적인 조치를 취하여 추가적인 체온 저하를 막고, 가용하다면 외부 열원을 추가 적용할 것.
나. 부상자가 차가운 지면, 바람, 기온에 노출되는 시간을 최소화하라. 가능한 한 빨리 환자와 차가운 표면 사이에 단열재를 위치시킬 것. 여의치 않다면 보호 장구를 제거하지 않거나, 인원 근처에 둘 것.
다. 젖은 피복은 마른 피복으로 교체하여 추가적인 열 손실을 방지한다.
라. Active Heating Blanket (능동보온담요..?)를 부상자의 흉부 전방과 겨드랑이 아래에 배치하라. 단, 화상 방지를 위하여 피부에 직접 접촉시키지 않아야 한다.
마. 방수 기능이 있는 외피로 전부부상자를 감싼다.
바. 가능한 신속히 머리를 감쌀 수 있는 침낭이나 쉽게 구할 수 있는 단열재를 사용하여, 보온 효과가 높은 체계로 개선할 것.
사. 단열되지 않은 저체온증 예방 체계에서, External Active Heating 기능이 있는 단열 저체온증 보호 체계로 전활 할 수 있도록 사전에 준비해 둘 것. 상황이 허락한다면 기존의 체계를 개선하는 방안을 모색하라.
아. 배터리로 작동하는 가열 장비를 이용, CoTCCC의 현 지침에 따라, 150㎖/분/38℃ 로 IV / IO 투여한다.
자. 부상자가 어떤 후송 수단을 이용하더라도, 바람과 강수에 노출되지 않게끔 보호할 것.
8. 증증도 또는 중증 TBI (두부 손상의 증거가 있거나, 둔상 / 폭발 손상 기전이 있어 명령을 따를 수 없는 인원의 경우)
가. 저산소증 예방(목표 SpO2 90-95% 이상)
- 기본 기도 유지로 SpO2 90% 이상을 유지할 수 없거나 전술적으로 가용하지 못한 경우, 낮은 산소포화도 측정 값이 긴장성 기흉 또는 출혈에 의한 것은 아닌지 확인할 것.
- SpO2를 90% 이상 유지할 수 없다면 확실한 기도 확보(Definitive Airway)를 고려할 것.
나. 저혈압 예방을 위해 수축기 혈압(SBP)을 100-110㎜Hg로 유지한다. 출혈성 쇼크 상태라면 전혈 또는 혈장을 우선 투여한다. 만일 출혈 또는 출혈성 쇼크의 증거가 없다면 1-2ℓ 정질 용액을 IV 투여할 것.
라. 뇌탈출(Herniation) 징후가 임박했을 때의 처치는 20분 이내, 외과적 감압술을 위해 후송 중인 경우에만 실시한다.
- 3% 또는 5% 고장성 NS 250㎖ 또는 23.4% 고장성 NS 30㎖를 10분에 걸쳐 천천히 IV / IO Push로 투여하고 NS 플러싱을 실시한다. 반응이 없으면 20분 후에 1회 더 반복할 수 있다. (최대 2회)
- IV / IO 주사 부위를 관찰하고, 삼출 징후가 있으면 즉시 투여를 중지한다.
- 부상자가 쇼크 상태가 아니고 전술적으로 가용하다면 머리를 30˚ 높일 것 (두개내압 상승 방지 목적)
- 경추 보호대 (C-Collar)가 있다면 풀어 느슨하게 하게, 머리를 정면으로 유지할 것.
- 지속적으로 Capnography를 이용하여 과환기를 실시할 것. (목표: EtCO2 32-38㎜Hg)
9. 안구 관통 외상
가. 만일 부상자에게서 안구 관통 외상이 식별되었거나 의심되는 경우:
- 신속한 현장 시력 검사를 실시하고 결과를 문서화 할 것.
- 안구를 튼튼한 안구 보호대로 덮는다 (압박 붕대가 아님)
- 가능하면 CWMP에 포함된 목시플록사신 400㎎ 정을 복용시키고, 불가능한 경우 아래 제시된 사항에 따라 항생제를 IV / IO / IM 투여할 것.
10. 모니터링
가. 모니터링이 요구되거나, 장비가 가용하면 고급 전자 모니터링(Advanced Electronic Monitoring)을 개시하라.
11. 진통제 투여
가. TCCC 비의료인 최초 대응자는 전장에서 다음의 방법을 사용하여 진통제를 제공하여야 함.
- 경증에서 중증도 통증
- 부상자가 아직 전투에 참여할 수 있는 경우
- TCCC CWMP (Combat Wound Medication Pack)
- 아세트아미노펜 500㎎ 정, 8시간마다 2정 경구 투여
- 멜록시캄 1일 1회 15㎎ 경구 투여
- TCCC CWMP (Combat Wound Medication Pack)
나. TCCC 의료인의 경우:
[선택 1]
- 경증-중증도 통증
- 부상자가 아직 전투에 참여할 수 있는 경우
- TCCC CWMP
- 아세트아미노펜 500㎎ 정, 8시간마다 2정 경구 투여
- 멜록시캄 15㎎, 1일 1회 경구 투여
- TCCC CWMP
[선택 2]
- 경증에서 중증도 통증
- 부상자가 '쇼크 상태가 아니거나', '호흡 곤란이 없으며 이러한 증상으로 발전할 위험이 없는 경우'
- OTFC () 800㎍ (최초 투여로 통증 조절이 안될 경우, 15분에 1회 반복 투여할 수 있음)
TCCC 전투의무병(Combat Paramedic) 또는 TCCC Providers의 경우
- 펜타닐 50mcg IV / IO 0.5-1mcg (30분당 반복 투여)
- 펜타닐 100mcg IN (30분당 반복 투여)
[선택 3]
- 중증도에서 중증 통증
- 부상자가 쇼크 상태이거나 호흡 곤란 상태
- 부상자가 이러한 상태 중 하나로 진행할 상당한 위험이 있는 경우
- 케타민 20-30㎎ (또는 0.2-0.3㎎/㎏)을 천천히 IV / IO 투여
- IV / IO 투여 시 20분 간격으로 필요 시 반복 투여
- 통증이 조절되거나 안구진탕(Nystagmus, 안구가 앞뒤로 리드미컬하게 움직이는 현상)이 발생할 때까지 지속한다.
- 케타민 50-100㎎ (또는 0.5-1㎎/㎏) IM / IN 투여
- IM / IN 투여의 경우 20-30분 간격으로 반복 투여
- 케타민 20-30㎎ (또는 0.2-0.3㎎/㎏)을 천천히 IV / IO 투여
[선택 4]
TCCC 전투의무병 또는 TCCC Provider
- 진정(Sedation)이 필요한 경우: 부상자의 안전 또는 임무 달성을 위하여 해리/분리(Dissociation)가 필요한 중증 외상이 있거나, 침습 처치를 요하는 상황. 이때 기도 확보를 대비하여야 함.
- PSA를 달성하기까지, 케타민 1-2㎎/㎏을 IV / IO로 천천히 Push 투여 (초기 용량). 또는,
- PSA를 달성하기까지, 케타민 300㎎을 IM (또는 2-3㎎/㎏ IM) 으로 투여 (초기 용량)
- 만일 각성 현상 (Emergence phenomonon)이 발생하면, 미다졸람 0.5-2㎎을 IV / IO 투여를 고려.
- 추가적인 해리/분리가 계속 요구된다면, 지연된 부상자 처치 (Prolonged Casualty Care, PCC)의 PSA 지침을 따를 것.
- 만일 보다 장기간의 진통이 요구되는 경우:
- 케타민 0.3㎎/㎏을 0.9% NS 100㎖에 혼합하여 5-15분간 IV / IO 투여.
- IV / IO 투여 시, 통증이 조절되지 않으면 45분 간격으로 필요 시 반복 가능.
- 통증이 조절되거나 안구진탕이 발생할 때까지 지속한다.
- 케타민 0.3㎎/㎏을 0.9% NS 100㎖에 혼합하여 5-15분간 IV / IO 투여.
다. PSA 관련 사항:
- 부상자에게 OTFC, 펜타닐 IV / IO, 케타민 또는 미다졸람을 투여한 후에는 반드시 무장을 해재하여야 한다.
- 진통의 목적은 통증을 참을 수 있는 수준으로 감소시키면서도 기도와 의식 상태를 보호하는 것에 있다.
- 진정의 목적은 고통스러운 시술에 대한 인식을 중단하는 것에 있다.
- 오피오이드 (아편계), 케타민을 투여하기 전에 AVPU로서 의식 상태를 평가하고 이를 문서화할 것.
- 오피오이드, 케타민 또는 벤조디아제핀을 투여받은 모든 부상자에 대해 기도, 호흡 및 순환 상태를 면밀히 모니터링 할 것.
- OTFC 투여 지침은 다음과 같음:
- 로젠지(Lozenge)를 뺨과 잇몸 사이에 놓는다.
- 로젠지를 씹도록 하지 말 것.
- 안전 조치로서 로렌지를 손가락에 테이핑하거나, 안전핀과 고무줄을 사용하여 로젠지를 부상자의 피복이나 플레이트 캐리어에 연결하는 것이 권장된다.
- 투여 15분 후에 상태를 재평가할 것.
- 중증 통증을 조절하기 위해 필요한 경우, 반대편 뺨에 두 번째 로젠지를 추가 투여할 것.
- 케타민은 다양한 농도로 투여되며, 고농도 옵션(100㎎/㎖)은 IN로 투여될 때 투여량을 최소화 하는 목적으로 권장된다.
- 오피오이드계 진통제를 사용할 때에는 날록손(Naloxone) 0.4㎎ IV / IO / IM / IN 투여를 준비할 것.
- TBI 및/또는 안구 손상이 있는 경우에도 케타민을 투여할 수 있다. 그러나 TBI 부상자에게 OTFC, 펜타닐 IV / IO, 케타민, 미다졸람을 투여할 때는 신경학적 검사를 실시하거나, 부상자로 하여금 탈조(Decompensating)하고 있는지 판단함에 제한이 있을 수 있으므로 주의가 요구된다.
- 케타민은 효과적인 통증 완화를 제공하기 위하며 필요한 오피오이드의 용량을 감소하는데 유용한 보조제로 사용할 수 있다. 케타민은 이전에 마약성 진통제를 투여받은 부상자에게도 안전하게 투여할 수 있다. 케타민 IV의 경우 1분에 걸쳐 투여할 것.
- 오피오이드나 케타민 투여 후 호흡이 감소하면 부상자를 Sniffing Position을 취하도록 할 것. 그럼에도 개선되지 않으면 BVM 환기로 호흡 지원을 제공할 것.
- 메스꺼움, 구토 증상이 발생하는 경우, 필요에 따라 온단세트론(Ondansetron) 4㎎ ODT(경구용 용해 정제, 또는 알약)를 8시간마다 IV / IO / IM 투여할 것. 증상이 개선되지 않으면 15분 후 각 8시간마다 1회 반복할 수 있다. 어떤 8시간 간격에서도 투여량은 8㎎을 초과할 수 없다. 경구용 온단세트론은 ODT 제형의 허용 가능한 대안이 되지 않는다.
- 미다졸람과 같은 벤조디아제핀의 일상적인 사용은 진통제용으로 권장되지 않는다. 처치 중 진정 시 벤조디아제핀은 행동 장애나 불쾌(각성) 반응을 완화하기 위하여 고려될 수 있다. 벤조디아제핀은 예방적 수단으로 투여되지 말아야 하며, 적절한 통증 또는 진정용 케타민 용량을 투여할 경우에는 (일반적으로) 요구되지 않는다.
- 다중 약물 병용은 권장되지 않는다. 벤조디아제핀은 오피오이드계 진통제와 병용해서는 안된다.
- 부상자가 부분적으로 해리 상태인 경우에는 벤조디아제핀을 사용하는 것보다, 더 많은 케타민을 투여하는 것이 안전하다.
- CWMP (Combat Wound Medication Pack)은 대개 Combat-Pill-Pack으로도 불린다. 부상 발생 시 쉽고 빠르게 경구투여할 목적으로 다음의 약물이 포함되어 있다.
- 진통제: 아세트아미노펜 서방정 (≒ 타이레놀 ER) 650㎎
- 항생제: 목시플록사신 400㎎ (≒ 아벨록스 정 400㎎)
- 항염증제: 멜록시캄 15㎎
 |
 |
- OTFC (Oral transmucosal fentanyl citrate, 경구투여펜타닐산)는 전투원들의 통증을 감소하기 위해 보급하는 약물이다.
- 부상자의 엄지/검지에 테이핑하여 결속하고, 로젠지를 입 안으로 넣어 뺨과 잇몸 사이에 고정한다.
- 펜타닐의 효과가 돌기 시작하면 근육이 이완되므로 자연스럽게 로젠지가 입 밖으로 나오게 된다.
- 그러다 통증을 호소하면 밖으로 나온 로젠지를 입에 다시 물려주는 방식으로 투여된다.
- 이러한 투여 방식 때문에 OTFC를 흔히 'Lollipop'이라고도 한다.
- 약물의 정제 부분을 '로젠지(Lozenge)' 라고 부르는 이유는, 본래 OTFC의 약물 정제가 마름모 형상이었다고 하더라.
 |
 |
- Sniffing Position은 냄새를 맡는 자세를 말한다.
- 흔히 기관 내 삽관 (Intubation)을 할 때의 자세인데, 머리를 위로 기울여 구강과 기관을 직선상에 두는 자세가 되겠다. (음식 냄새 맡는 자세를 180º 뒤집은 모양이라고 생각하면 편하겠군)
 |
 |
12. 항생제 투여
가. 모든 개방성 전투 부상에는 항생제 사용이 권장된다.
나. 경구 투여가 가능한 경우: CWMP의 목시플록사신 400㎎을 1일 1회 투여한다.
다. (쇼크, 무의식 등으로) 경구 투여가 불가능한 경우: 에르타페넴(Ertapenem) 1gm을 1일 1회 IV / IO / IM 투여한다.
13. 확인된 부상 점검 및 드레싱
가. 확인된 부상에 대하여 점검 및 드레싱을 실시한다.
나. 복부 장기 탈출 (Abdominal evisceration)
- 가능한 따뜻하고 멸균된 용액으로 장기를 헹궈 오염을 줄이고, 조절되지 않는 출혈 부위에는 Combat Gauze 또는 CoTCCC에서 권장하는 응급지혈거즈를 적용할 것.
- 탈출한 장기는 멸균된 습윤 드레싱 또는 멸균된 방수성 덮개로 덮을 것.
- 장기 파열(장액 또는 대변이 누출) 또는 활발한 출혈의 증거가 있는 경우에는 장기를 복강으로 밀어 넣지 말 것.
- 만일 장액 누출의 증거가 없고 출혈 통제를 육안으로 확인할 수 있는 경우, 1분 미만으로 1회에 한하여 장기를 복강으로 되돌려 넣는 시도를 해볼 수 있다.
- 그러나 복원에 실패한다면, 탈출한 장기를 방수성/비접착 재질(투명 재질 권장. 장기 보관용 백, IV 백, 투명 랩 등)로 덮을 것. 이후 접착성 드레싱(아이오반, 체스트씰)을 사용해 덮은 것을 고정할 것.
- 탈출한 장기나 활동성 출혈이 있는 장기는 억지로 복강 안으로 밀어 넣어서는 안된다.
- 환자는 금식 상태(NPO)를 유지하여야 한다.
14. 추가적인 부상을 확인
15. 화상 처치
가.부상자 중 화상을 평가하고 처치하라. (화상 환자에게 다른 손상이 추가로 있다는 관점이 아니라, 외상을 입은 상태에서 화상을 동반한 환자로 간주)
나. 안면부 화상, 특히 밀폐된 공간에서 발생한 경우, 흡입 손상(Inhalation Injury)과 관련이 있을 수 있다. 해당 부상자의 기도 상태와 산소포화도를 면밀히 모니터링하고, 호흡곤란 또는 산소포화도 저하가 나타나면 조기에 외과적 기도 확보를 고려할 것.
다. “9의 법칙”를 이용하여 가장 가까운 10% 단위로 TBSA를 추정하라.
라. 화상 부위를 건조하고 멸균된 드레싱으로 덮을 것. TBSA 20% 이상의 광범위 화상의 경우, 화상 부위를 덮고 저체온증을 예방하기 위해 저체온 예방 키트(Hypothermia Prevention Kit)에 포함된 Heat-Reflective Shell이나 Blizzard Survival Blanket을 사용하는 것을 고려할 것.
마. 수액 소생(USAISR 10의 법칙)
- 화상 면적이 TBSA 20%를 초과할 경우, IV / IO 경로가 확보되면 가능한 한 빨리 수액 소생을 시작해야 한다. 초기에 사용할 수액으로는 Lactated Ringer, NS, 혹은 Hextend가 적절하다. Hextend를 사용하는 경우 최대 1000㎖까지만 투여하고, 이후 필요한 경우 Lactated Ringer나 NS를 추가로 투여할 것.
- 초기 IV / IO 수액 속도는 ‘%TBSA × 10㎖/h’로 계산하며, 이는 체중이 40~80kg 성인에게 적용된다.
- 체중이 80kg을 초과할 때마다 10kg 단위로 초기 수액 속도에 100㎖/h 씩 추가한다.
- 출혈성 쇼크가 동반된 경우, 화상 쇼크보다 출혈성 쇼크에 대한 소생이 우선된다. '순환 관리 섹션'에 따라 IV / IO 수액을 투여할 것.
- 부상자가 의식이 있고 삼킬 수 있는 경우, 최대 30% TBSA의 화상에 대해서는 경구 수액 섭취를 고려할 수 있다.
바. 화상 통증은 '모니터링 섹션'에 따라 진통제를 사용하여 관리할 수 있다.
사. 단지 화상만을 이유로 병원 전 단계에서 항생제를 투여할 필요는 없다. 다만 관통상 등 감염 위험이 있는 상처가 동반된 경우, '진통제 투여 섹션'에 따라 항생제를 투여할 것.
아. 화상을 입은 피부에도 TCCC에서 권장하는 모든 처치를 시행할 수 있으며, 드레싱·침습 처치 등을 직접 시행해도 된다.
자. 화상 환자는 특히 저체온증에 취약하다. 추가적인 열 손실을 막기 위한 단열 방식을 더욱 철저히 적용해야 한다.
- %TBSA (Total Body Surface Area, 총신체표면적)은 화상의 범위를 표현하는 비율을 의미한다. 이를 계산하기 위해 '9의 법칙'을 적용한다.
- 9의 법칙 (Rules of Nine)이란, 부상자의 몸 표면적 중 화상 범위(%TBSA)를 빠르게 계산하기 위해 사용하는 방법이다. 9의 법칙에 따라 신체 구역 비율을 나누면 다음과 같다 (성인 기준)
- 머리 전체 9% (앞면 4.5%, 뒷면 4.5%)
- 양팔 전체 18% (좌측 팔 앞면 4.5%, 뒷면 4.5% / 우측 팔 앞면 4.5%, 뒷면 4.5%)
- 다리 전체 36% (좌측 다리 앞면 9%, 뒷면 9% / 우측 다리 앞면 9%, 뒷면 9%)
- 몸통 전체 36% (몸통 앞면 18%, 뒷면 18%)
- 회음부 전체 1%
- 9의 법칙 (Rules of Nine)이란, 부상자의 몸 표면적 중 화상 범위(%TBSA)를 빠르게 계산하기 위해 사용하는 방법이다. 9의 법칙에 따라 신체 구역 비율을 나누면 다음과 같다 (성인 기준)
| 신체 부위 | 추정 표면적 | 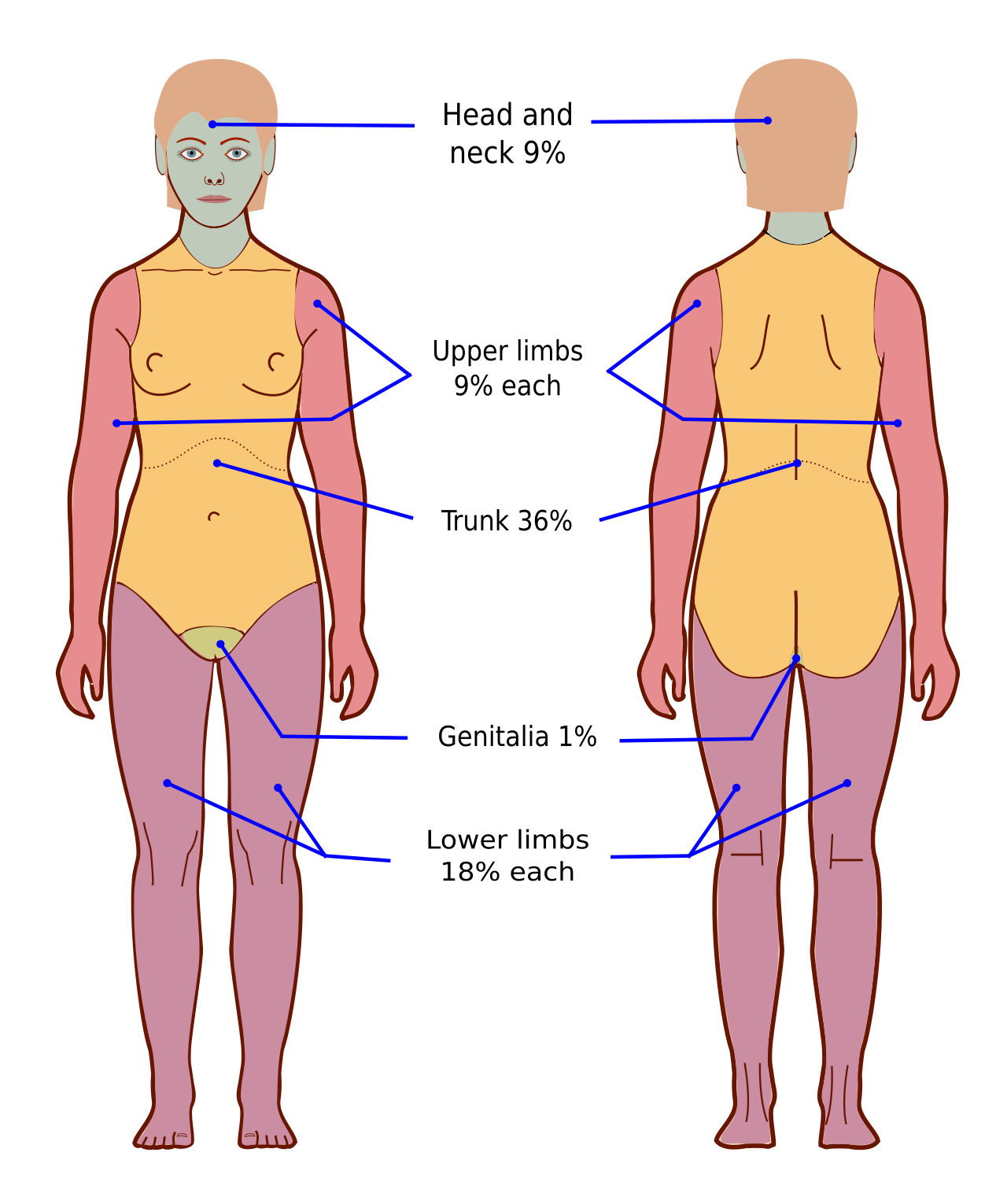 |
|
| 성인 | 아동 | ||
| 좌측 팔 | 9% | 9% | |
| 우측 팔 | 9% | 9% | |
| 두부 및 목 | 9% | 18% | |
| 흉부 | 9% | 9% | |
| 복부 | 9% | 9% | |
| 회음부 | 1% | - | |
| 등 | 18% | 18% | |
| 좌측 다리 | 18% | 14% | |
| 우측 다리 | 18% | 14% | |
- USAISR 10의 법칙은 부상자에게 수액을 투여할 때, 요구량을 계산하기 위해 사용된다. US Army Institute of Surgical Research (미 육군 외상연구소)의 지침이다.
- %TBSA x 10 = 시간당 필요 수액량㎖ (약 80㎏ 기준)
- [체중이 80㎏을 초과/미달하는 경우] 체중이 10㎏ 증가할 때마다 시간당 100㎖ 증량 투여 / 체중이 10㎏ 감소할 때마다 시간당 100㎖ 감량 투여한다.
16. 골절에 부목을 적용하고 맥박을 재확인
17. 심폐 소생술 처치 (CPR)
가. 폭발 또는 관통상을 입고 맥박과 호흡이 전무하며, 그 밖의 생체 징후가 확인되지 않는 부상자에 대해서는 전장에서 CPR을 시도해도 소생 가능성이 없으므로 시도하지 말 것.
나. 다만 TFC 단계에서 흉부 외상 혹은 다발성 외상(Polytrauma)을 입은 부상자가 맥박과 호흡이 전무할 경우에는, 처치를 중단하기 전 긴장성 기흉 여부를 확인하기 위해 양측 흉강에 NDC를 시도하여야 한다. NDC 방법은 '호흡 관리 섹션'의 첫째 항을 참고할 것.
18. 의사소통
가. 가능하다면 처치 간 부상자와 소통할 것. 용기를 주고, 안심시키고, 처치 사항을 설명해 줄 것.
나. 전술 지휘부와 가능한 신속하게, 또한 필요할 때마다 지속적으로 소통할 것. 부상자의 상태와 후송 필요 사항을 지휘부에 전달하여, 후송 수단을 조율하는 데에 도움이 되도록 하라.
다. 부상자 후송 조율 셀 (Patient Evacuation Coordination Cell)과 연락하여 TACEVAC 절차를 진행하라. 가능하다면 후송 자산 내의 의료진(Paramedic)과도 소통하여 부상 기전, 외상, 징후/증상, 그리고 실시한 처치 내용을 전달할 것. 상황에 따라 추가 정보가 있다면 제공할 것.
- 부상자와 지속적으로 소통하여야 함. 거창한 이야기를 하라는 것이 아니라, 잡담이라도 하라는 이야기임.
19. 처치 사항을 문서화
가. TCCC Card (DD Form 1380)에 임상 평가, 처치 현황을 비롯하여 부상자의 상태 변화를 기록할 것.
나. 상위 의료기관으로 이송할 때, 해당 기록을 부상자와 함께 보낼 것.
- DD Form 1380과 관련된 사항은 링크를 참고. 2024.11.20 - [TCCC/References] - DD Form 1380 (a.k.a. TCCC-CARD)
DD Form 1380 (a.k.a. TCCC-CARD)
설명DD Form 1380는 美 국방부(DD, DoD)에서 사용 중인 양식으로, 교전 중 발생한 부상자를 처치하고 처치에 관한 모든 기록을 작성하는 문서다. 미군뿐 아니라 NATO 군 내에서도 사용된다고 한다. 작
mtbe.tistory.com
- 저번 한미연합훈련 때 만난 68W + Paramedic 말로는, DD Form 1380 문서는 부상자의 좌상완 측 주머니에 동봉한다고 하더라. 특히 Paramedic은 헬리콥터를 이용한 MEDEVAC의 최초 재평가 단계에서 부상자의 좌측을 먼저 살펴본다고, 그것이 암묵적인 룰이라고 하더라.
- 좌상완이 절단되었을 경우에는 좌허벅지 측에, 좌허벅지 → 우상완 → 우허벅지 → 두부 또는 들것에 고정하는 식이라고 하더군.
20. 후송 준비
가. TCCC Card (DD Form 1380)를 작성하고, 부상자에게 고정하라.
나. 붕대나 랩핑의 느슨한 끝부분을 모두 단단히 고정할 것.
다. 처체온증 예방용 덮개 담요 스트랩 등을 제대로 고정할 것
라. 들것을 사용하는 경우, 스트랩을 이용하여 부상자를 들것에 고정하고, 만일 장거리 후송이 요구되는 경우에는 추가적인 완충용 패드를 고려할 것.
마. 보행 가능 부상자에게 필요한 안내 사항을 전달할 것.
바. 부대표준운용절차(SOP)에 따라 부상자를 후송 대기 지점 (후송 자산 접촉 지점)으로 위치시킬 것.
사. SOP에 따라 후송 지점의 경계를 확보, 유지하라.
다음: 전술적전투부상자처치 지침 (2024): TEC
'TCCC > CONOPS' 카테고리의 다른 글
| 전술적전투부상자처치 지침 (2024): TEC (1) | 2024.12.27 |
|---|---|
| 전술적전투사상자처치 지침 (2024): CUF (0) | 2024.05.26 |
| TCCC 정리 (2) (0) | 2023.09.18 |
| TCCC 정리 (1) (0) | 2023.09.17 |